Ursache, Entstehung, Behandlung und Pflege bei Beeinträchtigungen der zu betreuenden Menschen
| Site: | VSBI Learning Center |
| Course: | Schulung für Unterstützer*innen im Alltag - Bad Salzungen |
| Book: | Ursache, Entstehung, Behandlung und Pflege bei Beeinträchtigungen der zu betreuenden Menschen |
| Printed by: | Guest user |
| Date: | Thursday, 7 May 2026, 2:21 PM |
Description
Hier finden Sie einen Text mit grundlegenden Informationen zu Ursache, Entstehung, Behandlung und Pflege bei Beeinträchtigungen der zu betreuenden Menschen.
Table of contents
- 1. Zum Begriff der Behinderung
- 2. Ursache und Entstehung von Beeinträchtigung
- 3. Erscheinungsbilder geistiger und sozial-emotionaler Beeinträchtigung
- 4. Erscheinungsbilder psychischer Beeinträchtigung
- 5. Erscheinungsbilder somatischer/körperlicher Beeinträchtigungen
- 6. Was sind chronische Erkrankungen?
- 7. Was ist Multimorbidität?
- 8. Behandlungsformen und Pflege der zu betreuenden Menschen
- 8.1. Begriffsdefinitionen
- 8.2. Aktivierende Pflege
- 8.3. Abgrenzung zur versorgenden Grundpflege
- 8.4. Grundsätze der aktivierenden Pflege
- 8.5. Voraussetzungen für die aktivierende Pflege
- 8.6. Zusammenfassung
- 8.7. Konzeptionelles Modell der Aktivitäten und existenziellen Erfahrungen des Lebens (AEDL) nach Krohwinkel
- 9. Quellen
1. Zum Begriff der Behinderung

Hier erhalten Sie Informationen zu verschiedenen Begriffen im Kontext von Behinderung/ Beeinträchtigung. Sie können die verschiedenen Begrifflichkeiten diskutieren.
Welche Bezeichnung ist denn nun richtig? Menschen mit Beeinträchtigung, Behinderte*r, Mensch mit Behinderung, Betroffene*r, Mensch mit Handicap, Mensch mit besonderen Bedürfnissen, Invalide…
Es wird viel diskutiert, welche Bezeichnung angebracht und welche beleidigend ist. Wie geht man im Sprachgebrauch korrekt mit dem Thema um? Als erstes muss gesagt werden, dass „behindert“ weder das Gegenteil von "gesund" noch das Gegenteil von „normal“ ist. Zahlreiche Menschen mit Behinderung sind und fühlen sich gesund. Außerdem wird der Ausdruck „an einer Behinderung leiden“ oftmals falsch verwendet. Schließlich leiden viele nicht an der Behinderung selbst, sondern an den erschwerten Lebensumständen. Und normal? Wer ist das schon?!
Der Begriff der/die Behinderte kann als viel zu allgemein bezeichnet werden, außerdem impliziert es eine gänzliche Unfähigkeit. Das ist natürlich völlig unangebracht. Von „dem/der Behinderten“ zu sprechen, lässt zum einen die Tatsache außer Acht, dass es unterschiedliche Ausprägungen und Arten von Behinderungen gibt und zum anderen wird der Mensch damit auf EINE Eigenschaft reduziert. Es ist besser von Menschen mit… einer spezifischen Art der Behinderung zu sprechen. Beispielsweise ein Mensch mit einer Gehbehinderung oder ein Mensch mit einer Hörbehinderung. In Ordnung ist es von dem/der Blinden oder dem/der Gehörlosen zu sprechen, da hier von einer festen Gruppe ausgegangen werden kann, welche eine Eigenschaft verbindet. Natürlich sind genau genommen verschiedenste Ausprägungen der Blindheit und Gehörlosigkeit anzunehmen.
Die Bezeichnung Invalide sollte vermieden werden, sie kommt aus dem lateinischen und bedeutet so viel wie schwach oder kraftlos. Bezeichnungen wie Invalidenrente sind noch geläufig, sollten aber im modernen Sprachgebrauch nicht mehr angewandt werden.
Handicap ist der Anglizismus
unter den Bezeichnungen. Diesen hat die Weltgesundheitsorganisation aus ihrer
Definition gestrichen, da es übersetzt an unterwürfig
oder Betteln erinnert. In der Schweiz
ist diese Bezeichnung jedoch politisch korrekt.
In den letzten Jahren hat sich die Bezeichnung Mensch mit Beeinträchtigung etabliert, wie sie auch hier im Text häufig erscheint. Auch das ist nur bedingt korrekt, denn Beeinträchtigung und Behinderung sollte unterschieden werden. Die Beeinträchtigung ist die körperliche Seite der Behinderung – das fehlende Bein oder die fehlende Sehkraft, die chronische Krankheit. Bei Behinderung kommt eine soziale Dimension dazu – Barrieren behindern und schließen aus und das macht die Beeinträchtigung oft erst zum Problem.
§§ „Menschen sind behindert, wenn ihre körperliche Funktion, geistige Fähigkeit oder seelische Gesundheit mit hoher Wahrscheinlichkeit länger als sechs Monate von dem für das Lebensalter typischen Zustand abweichen und daher ihre Teilhabe am Leben in der Gesellschaft beeinträchtigt ist.“ BGG §3
Behindert ist man nicht – behindert wird man.

Welche
Bezeichnung ist denn nun richtig? Fragen Sie am besten Ihre/n zu Betreuende*n
selbst!
2. Ursache und Entstehung von Beeinträchtigung

Hier erfahren Sie etwas über die Bedeutung des ICD-10 und des Begriffs der Pflegebedürftigkeit.
2.1. ICD-10: Was ist das?
Sehr häufig werden Sie auf den folgenden Seiten die Erwähnung des ICD-10 finden. Doch was ist das überhaupt?
Es handelt sich um ein Verschlüsselungsverfahren von Diagnosen, zu welchem Ärzt*innen und Therapeute*innen verpflichtet sind. Sicher kennen Sie das von Krankenscheinen Ihres/r Hausärzt*in. Herausgegeben ist es von der Weltgesundheitsorganisation (WHO), derzeit in der 10. Fassung und mit Zusatz GM (German Modulation) als Hinweis auf die übersetzte Fassung in deutscher Sprache. 2022 soll der ICD-11 in Kraft treten. ICD-10 ist englisch: International Statistical Classification of Diseases and Related Health Problems. Übersetzt: Internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme. Auf der Internetseite des Deutschen Instituts für Medizinische Dokumentation und Information können Sie die Klassifikation einsehen und auch die Bedeutung eines Kodes recherchieren.

https://www.dimdi.de/static/ de/klassifikationen/icd/icd-10-gm/kode-suche/htmlgm2018/
Eine Einschränkung des ICD ist, dass dieser Erkrankungen allein über die individuelle Symptomatik und Diagnose definiert. Der aktuelle Krankheitsstatus (Folgen der Erkrankung für die Funktionsfähigkeit der Patient*innen etc.) wird dagegen nicht berücksichtigt – obwohl dieser oft sehr bedeutsam für die Behandlung ist, um die Schwere der Gesundheitsbeeinträchtigung einzuschätzen. Daher wurde als Erweiterung die International Classification of Functioning, Disability and Health (ICF) entwickelt, welche den ICD um diese Aspekte ergänzt.
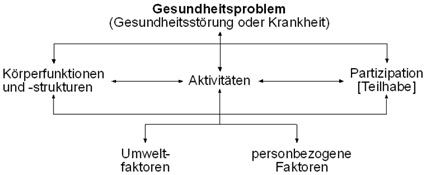
Abbildung 1: ICF (https://www.dimdi.de/dynamic/de/klassifikationen/icf/)
2.2. Pflegebedürftigkeit
Grundsätzlich kann Pflegebedürftigkeit im Sinne des Gesetzes in allen Lebensabschnitten auftreten. Nach der Definition des Gesetzes sind damit Personen erfasst, die gesundheitlich bedingte Beeinträchtigungen der Selbstständigkeit oder der Fähigkeiten aufweisen und deshalb der Hilfe durch andere bedürfen. Das sind Personen, die körperliche, geistige oder psychische Beeinträchtigungen oder gesundheitlich bedingte Belastungen oder Anforderungen nicht selbstständig kompensieren oder bewältigen können.
§ 14 SGB XI Begriff der Pflegebedürftigkeit
Die Pflegebedürftigkeit muss auf Dauer – voraussichtlich für mindestens sechs Monate – und mit mindestens der in § 15 SGB XI festgelegten Schwere bestehen. Ist eine Pflegebedürftigkeit im Sinne der Pflegekassen mit einem Verfahrensweg festgestellt worden, besteht ein Leistungsanspruch. Es werden fünf Pflegegrade unterschieden. Mit einem Begutachtungsinstrument wird vom medizinischen Dienst der Krankenkassen in folgenden Bereichen begutachtet: Mobilität, Selbstversorgung, kognitive und kommunikative Fähigkeiten, Umgang mit krankheitsspezifischen/therapiebedingten Anforderungen, Gestaltung des Alltagslebens und sozialer Kontakte. Diese Bereiche fließen mit unterschiedlicher Gewichtung in das Feststellungsverfahren ein. Der Pflegebedarf orientiert sich somit am Pflegegrad einer Person.
Im Dezember 2017 waren in Deutschland 3,41 Millionen Menschen pflegebedürftig im Sinne des Pflegeversicherungsgesetzes (SGB XI). Wie das Statistische Bundesamt (Destatis) weiter mitteilt, hatte die Zahl der Pflegebedürftigen im Dezember 2015 bei 2,86 Millionen gelegen. Die starke Zunahme um 0,55 Millionen Pflegebedürftige (+19%) ist allerdings zum großen Teil auf die Einführung des neuen, weiter gefassten Pflegebedürftigkeitsbegriffs ab dem 01.01.2017 zurückzuführen. Seitdem werden mehr Menschen als pflegebedürftig eingestuft als vor der Umstellung.
Gut drei Viertel (76% oder 2,59 Millionen) aller Pflegebedürftigen wurden zu Hause versorgt. Davon wurden 1,76 Millionen Pflegebedürftige in der Regel allein durch Angehörige gepflegt. Weitere 0,83 Millionen Pflegebedürftige lebten ebenfalls in Privathaushalten, sie wurden jedoch zusammen mit oder vollständig durch ambulante Pflegedienste versorgt. Knapp ein Viertel (24% oder 0,82 Millionen Pflegebedürftige) wurde in Pflegeheimen vollstationär betreut.
Ende 2017 waren 81% der Pflegebedürftigen 65 Jahre und älter, mehr als ein Drittel (35%) war mindestens 85 Jahre alt. Die Mehrheit der Pflegebedürftigen war weiblich (63%).
Mit zunehmendem Alter steigt die Wahrscheinlichkeit pflegebedürftig zu sein. Während bei den 70- bis 74-Jährigen rund 6% pflegebedürftig waren, wurde für die ab 90-Jährigen die höchste Pflegequote ermittelt: Der Anteil der Pflegebedürftigen an der Bevölkerung in diesem Alter betrug 71%.
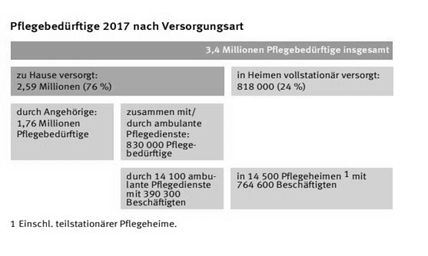
Abbildung 2: Eckdaten der Pflegestatistik des statistischen Bundesamtes 2017
3. Erscheinungsbilder geistiger und sozial-emotionaler Beeinträchtigung

Hier erhalten Sie Informationen zu Begriffen und Ursachen geistiger und sozial-emotionaler Beeinträchtigung.
3.1. Was ist eine geistige Beeinträchtigung?
Die Weltgesundheitsorganisation (WHO) definiert eine geistige Behinderung als bedeutsame "verringerte Fähigkeit, neue oder komplexe Informationen zu verstehen und neue Fähigkeiten zu erlernen und anzuwenden“.
Der Begriff geistige Behinderung ist umstritten, betroffene Personen sprechen von sich als Menschen mit Lernschwierigkeiten. Es geht um Menschen, die große Probleme mit dem Lernen und Schwierigkeiten haben, abstrakte Dinge schnell zu verstehen. Verbunden mit den benannten Beeinträchtigungen sind häufig auch Schwierigkeiten in Wahrnehmungsprozessen, der Interessenbildung, dem sprachlichen, sozialen und gefühlsmäßigen Verhalten.
Medizinisch wird ein Mensch mit Lernschwierigkeiten durch Minderung oder Herabsetzung der maximal erreichbaren Intelligenz eingeschätzt. Dementsprechend können am statistischen Mittel des Intelligenzquotienten unterschiedliche Grade der Beeinträchtigung auftreten, diese sind auch in der ICD-10 Klassifikation zu finden. Auf die Intelligenz bezogen wird eine geistige Beeinträchtigung in unterschiedliche Grade eingeteilt.
- Leichte
geistige Behinderung, auch leichte Intelligenzminderung (ICD-10 F70.):
Hier liegt der Intelligenzquotient zwischen 50 und 69. - Mittelgradige geistige Behinderung,
auch mittelgradige
Intelligenzminderung (ICD-10
F71.):
Der Intelligenzquotient liegt zwischen 35 und 49. Es kommt zu deutlichen Entwicklungsverzögerungen in der Kindheit. Erwachsene brauchen in unterschiedlichem Ausmaß Unterstützung in der Teilhabe. - Schwere geistige Behinderung,
auch schwere Intelligenzminderung (ICD-10 F72.):
Der Intelligenzquotient liegt zwischen 20 und 34. Diese Menschen haben massive Lernschwierigkeiten, können häufig nicht lesen und nicht schreiben. Sie sind auf Unterstützung angewiesen. - Schwerste
geistige Behinderung, auch schwerste Intelligenzminderung (ICD-10 F73.):
Der Intelligenzquotient liegt unter 20. Die eigene Versorgung, Kontinenz, Kommunikation und Beweglichkeit sind hochgradig beeinträchtigt.
3.2. Ursachen
Für die
Ursachen einer geistigen und sozioemotionalen Beeinträchtigung kommen sowohl endogene
– von innen kommende - Faktoren als auch exogene – von außen
kommende - Faktoren zur Entstehung in Frage.
Endogene Faktoren sind meist
genetisch also erblich bedingte Ursachen, wie bspw. die Chromosomenanomalie bei
Trisomie 21, wobei das Chromosom 21 oder zumindest Teile davon dreifach
vorhanden sind.
Exogene Faktoren während der Schwangerschaft und Geburt sowie
auch im Kindesalter sind erworbene Schädigungen zum Beispiel durch Alkohol- und
Drogenmissbrauch während der Schwangerschaft, Hirnhautentzündung,
Unterernährung, Unfälle, Radioaktivität oder Sauerstoffmangel während der
Geburt.
3.3. Zwischenfazit
 Geistige Beeinträchtigung
Geistige Beeinträchtigung
Menschen mit einer geistigen Beeinträchtigung haben große Probleme mit dem Lernen und Schwierigkeiten, abstrakte Dinge schnell zu verstehen. Diese Beeinträchtigung kann unterschiedlich ausgeprägt sein und ist nach WHO mit dem Mittel des Intelligenzquotienten in verschiedene Grade unterteilt. Es gibt endogene und exogene Ursachen, die eine Entstehung begünstigen.
3.4. Was ist eine sozial-emotionale Beeinträchtigung?
Eine Beeinträchtigung im sozialen und
emotionalen Verhalten kann, muss aber nicht mit einer geistigen
Beeinträchtigung einhergehen.
Es handelt sich hier um Schwierigkeiten im Rahmen
der Gefühlswelt und/oder Schwierigkeiten in der Interaktion mit anderen
Menschen. Emotionale Störungen beginnen häufig im Kindesalter. Dem
Klassifizierungssystem ICD-10 zufolge gehören alle Störungen, die eine
Verstärkung der normalen Entwicklung aufweisen, zu den emotionalen Störungen im
Kindesalter. Kriterien für eine Auffälligkeit oder Störung sind: Die Stärke und Anzahl der auftretenden Symptome, die psychosozialen Beeinträchtigungen, das jeweilige Alter und Geschlecht und die Dauer des Auftretens.
Im Folgenden werden einige wenige Störungen vorgestellt, die unter diese Gesichtspunkte fallen.
Im Rahmen von Angststörungen werden spezifische Ängste des Kindes- und Jugendalters und andere Ängste beschrieben. Angststörungen müssen von Entwicklungsphasen-bedingten Ängsten bei Kindern unterschieden werden, welche im normalen Entwicklungsverlauf auftreten. Angststörungen grenzen sich nach dem ICD-Klassifikationssystem in drei Aspekten davon ab:
- Die Ängste sind unrealistisch und übertrieben.
- Die Ängste zeichnen sich durch eine bestimmte Dauer aus (je nach Angststörung unterschiedlich).
- Die Ängste führen zu einer deutlichen Beeinträchtigung bzw. gefährden die normale Entwicklung.
Bei phobischen Störungen steht die Angst vor einem bestimmten Ding oder
einer Situation im Vordergrund. Kennzeichnend ist, dass dieses Objekt oder die Situation
eigentlich ungefährlich sind.
Bei der emotionalen Störung mit Trennungsangst steht die Furcht vor Trennung von den Eltern im Vordergrund. Sie unterscheidet sich von einer normalen Trennungsangst von den Eltern durch eine stärkere Ausprägung, eine längere Dauer (über die typische Altersstufe hinaus) und die sozialen und schulischen Einschränkungen. Die typischen Symptome sind dabei: Angst um die Eltern, Neigung dazu stets zu Hause zu bleiben, nicht auszugehen und nicht außerhalb zu schlafen, Angstattacken und Wut bei Trennung.
Störungen des Sozialverhaltens sind durch ein dissoziales und aggressives Verhaltensmuster bei Kindern und Jugendlichen charakterisiert. Dieses Verhalten übersteigt die gesellschaftlich akzeptierte, kindische und jugendliche Aufsässigkeit. Um die Diagnose zu stellen, muss das Verhalten mindestens sechs Monate oder länger bestehen. Häufig liegt eine Assoziation mit weiteren Störungen (z.B. ADHS) vor. Charakteristisch für eine solche Beeinträchtigung ist:
- Destruktives Verhalten und erhöhte Impulsivität: Beschädigungen von Eigentum, Feuerlegen, Stehlen, Tierquälerei;
- Mangelnde Anpassung an Regeln: Schule schwänzen, Weglaufen, eingeschränktes Unrechtsempfinden;
- Dissoziales Verhalten: Grausamkeiten gegenüber anderen Personen. Häufig kommt es im Jugendalter zu Auseinandersetzungen mit dem Gesetz (delinquentes Verhalten).
Eine Störung des
Sozialverhaltens kann im Erwachsenenalter in eine dissoziale
Persönlichkeitsstörung "übergehen". Vor dem 16. Lebensjahr spricht
man von einer Persönlichkeitsentwicklungsstörung.
4. Erscheinungsbilder psychischer Beeinträchtigung

Hier erfahren Sie Grundlagen zum Begriff psychische/seelische Beeinträchtigung und einige allgemeine Merkmale.
4.1. Was ist eine psychische Beeinträchtigung?
Eine psychische oder seelische Störung ist ein Zustandsbild, das durch krankheitswertige Veränderungen des Erlebens und Verhaltens gekennzeichnet ist. Es kann mit Abweichungen der Wahrnehmung, des Denkens, Fühlens oder auch des Selbstbildes (Selbstwahrnehmung) einhergehen. Psychische Störungen sind typischerweise mit deutlichem persönlichen Leidensdruck oder Belastungen und Problemen in mehreren Lebensbereichen verbunden. Es existiert keine universelle, allseits akzeptierte Definition davon, was eine psychische Störung im Kern ausmacht. Dennoch kann man einige allgemeine Merkmale benennen, die charakteristisch für abweichendes Verhalten und Erleben sind. Dazu gehören:
Statistische Seltenheit – Die extremen Symptome und Verhaltensweisen, die für viele psychische Störungen typisch sind, liegen entweder bei der Mehrheit der Bevölkerung nicht vor oder sind deutlich schwächer ausgeprägt. Das bedeutet, sie kommen also (relativ gesehen) selten vor.
Verletzung von sozialen Normen – Hier geht es um die Frage, ob soziale Normen verletzt werden und andere Menschen durch das Verhalten bedroht, in Angst versetzt oder belästigt werden. Das kann zweifellos auf manche psychischen Störungen zutreffen. Jedoch sind beispielsweise Prostitution und Kriminalität keine psychischen Störungen, obwohl beides definitiv soziale Normverletzungen darstellt. Andererseits kann man (z.B. als sehr ängstlicher Mensch) auch psychisch erkrankt sein, ohne sich auffällig zu verhalten. Problematisch ist zudem, dass eine Verletzung sozialer Normen naturgemäß stark kulturabhängig ist.
Persönliches Leid – Ein entscheidendes Merkmal vieler psychischer Störungen ist der individuelle Leidensdruck. Allein reicht dieser Aspekt jedoch zur Definition nicht aus: So gibt es Störungen ohne Leidensdruck (wie etwa Psychopathie) und umgekehrt ist nicht jede Art von psychischem Leiden krankheitsbedingt (etwa Schmerzen bei der Geburt oder Hungern bei Nahrungsknappheit).
Beeinträchtigung der Lebensführung – Funktionseinschränkungen in wichtigen Lebensbereichen (z.B. Konflikte auf der Arbeit oder in der Ehe) sind eine weitere zentrale Folge der meisten psychischen Störungen. Allerdings gibt es auch Phänomene wie Transvestitismus, die zwar bei vorhandenem Leidensdruck als Störung gewertet werden, wobei die Lebensführung aber kaum beeinträchtigt ist.
Unangemessenes Verhalten – Darunter wird ein Verhalten verstanden, das unerwartet als Reaktion auf eine Belastung auftritt und nicht nachvollziehbar oder nicht situationsentsprechend ist. Ein Beispiel dafür wären die plötzlichen, grundlosen und unverhältnismäßig starken Panikzustände, die bei einigen Angststörungen vorkommen.
Beispiele für psychische Störungen sind: Depression, Autismus, Schizophrenie, Störungen im Essverhalten, Zwangsstörungen, Ticstörungen und Soziale Phobie.
Zusammenfassung:
Eine seelische Behinderung liegt vor, wenn
als Folge einer psychischen Erkrankung längerfristige oder dauerhafte Störungen
auftreten und dadurch die Alltagsbewältigung, die Erwerbsfähigkeit und die
soziale Integration erheblich beeinträchtigt sind.
 Seelische/Psychische Beeinträchtigung
Seelische/Psychische Beeinträchtigung
4.2. Ursachen
In Deutschland leiden etwa acht Millionen Menschen im Alter zwischen 18 und 65 Jahren unter einer behandlungsbedürftigen, psychischen Störung. Die Ursachen sind vielschichtig: Sie beruhen auf einer Wechselwirkung von biologischen, psychischen und sozialen Faktoren. So kann es beispielsweise bei entsprechender Veranlagung durch eine Lebenskrise, wie der Tod eines/r Angehörigen, zum Ausbruch einer Erkrankung kommen.
Vielen Menschen mit einer seelischen Erkrankung fällt es schwer, sich zu ihrer Behinderung zu bekennen. Manchen fehlt krankheitsbedingt die Einsicht, erkrankt zu sein. Andere fürchten sich davor, als „verrückt“ abgestempelt und ausgegrenzt zu werden.
Eine seelische Behinderung kann die Folge einer psychischen Erkrankung sein.
5. Erscheinungsbilder somatischer/körperlicher Beeinträchtigungen

Hier erfahren Sie etwas zu den Merkmalen und Ursachen bei körperlichen Beeinträchtigungen.
5.1. Was ist eine somatische/körperliche Beeinträchtigung?
Somatisch bedeutet den Körper betreffend. Die Begriffe somatisch und körperlich sind demzufolge Synonyme. Diese Form der Beeinträchtigung bezieht sich hauptsächlich auf die Motorik, also die Bewegung.
Als körperbehindert wird eine Person bezeichnet, die infolge einer Schädigung des Stütz- und Bewegungssystem, einer anderen organischen Schädigung oder einer chronischen Krankheit so in ihren Verhaltensmöglichkeiten beeinträchtigt ist, dass die Selbstverwirklichung in sozialer Interaktion erschwert ist.
Körperbehinderungen können sehr unterschiedliche Ausmaße einnehmen und sich in verschiedenen Erscheinungsbildern äußern. Sie sind nicht vorübergehend, sondern in jedem Fall längerfristig oder lebenslang gegeben. Dabei können Übergänge zu chronischen Erkrankungen fließend sein.
5.2. Ursachen
Bei Kindern und Jugendlichen besonders häufig sind Schädigungen des Zentralnervensystems. Durch frühkindliche Hirnschädigung (beispielsweise aufgrund von Geburtsschäden oder auch durch Tumore, Infektionen oder Unfälle) können etwa spastische Lähmungen verursacht werden.
Daneben sind angeborene Fehlbildungen des Rückenmarks und der Wirbelsäule (beispielsweise Spina bifida = offener Rücken) oder infektionsbedingte Erkrankungen (wie zum Beispiel Kinderlähmung) relativ häufig. In Verbindung mit solchen cerebralen Schädigungen können zusätzlich Anfallsleiden (Epilepsien) auftreten. Eine körperliche Behinderung betrifft relativ häufig auch Schädigungen der Muskulatur und des Skelettsystems. Dazu gehören Muskelschwund-Erkrankungen und Wachstumsstörungen, wie zum Beispiel Fehlbildungen des Skeletts, Gelenkfehlstellungen, Rückgratverkrümmung oder Kleinwüchsigkeit. Einschränkungen in der Bewegungsfähigkeit werden mitunter auch durch chronische Erkrankungen wie beispielsweise Rheuma oder Herz-, Kreislauf- und Gefäßerkrankungen verursacht. Der Verlust von Gliedmaßen als Folgeschaden von Unfällen spielt als Ursache körperlicher Behinderung erst bei älteren Kindern und Jugendlichen eine zunehmende Rolle.
Ebenso kann die Motorik, also die Bewegungsfähigkeit, durch altersbedingte Erkrankungen oder Erscheinungen, die im Alter auftreten, betroffen sein.
6. Was sind chronische Erkrankungen?

Hier erfahren Sie etwas zum Erscheinungsbild chronischer Erkrankungen.
Chronische Krankheiten sind laut der WHO Krankheiten, welche lange andauern und langsam fortschreiten. Dazu gehören u.a. Herzkrankheiten, Krebs, chronische Atemwegserkrankungen und Diabetes. "Chronisch" bedeutet "die Zeit" und kommt aus dem griechischen. Der Krankheitsverlauf erstreckt sich über mehr als vier Wochen. Eine Erkrankung kann chronisch sein und trotzdem eine akute Komponente haben. Einige chronische Erkrankungen, wie z. B. Epilepsie, zeichnen sich durch akute Schübe (Anfälle) aus. Man spricht dann bei einer sich lange fortziehenden bzw. andauernden Krankheit auch von Verschleppung bzw. einer verschleppten Krankheit.
Chronische Krankheiten treten in den westlichen Ländern zu einem großen Teil bei älteren Menschen auf. Dazu kommt, dass häufig mehrere chronische Krankheiten gleichzeitig auftreten (Komorbidität/Multimorbidität). Gerade weil die chronischen Krankheiten im Alter zunehmen und die Bevölkerung insgesamt älter wird, steigt die Bedeutung der chronischen Krankheiten an, da diese neben dem physischen Leid auch immer mehr Ressourcen beanspruchen. Über alle Altersklassen hinweg geben Frauen signifikant häufiger als Männer an, unter mindestens einer chronischen Krankheit zu leiden. Dieser Unterschied zwischen den Geschlechtern findet sich in allen Altersgruppen, weitet sich aber mit dem Alter aus. Bei den über 65-Jährigen geben über die Hälfte der Männer und 60% der Frauen an, eine chronische Krankheit zu haben. Ein großer Anteil der Gesundheitsausgaben fällt auf die direkten Behandlungskosten chronischer Krankheiten und auf die Versorgung von Menschen mit chronischen Krankheiten zurück. Aber nicht nur ältere Menschen leiden an chronischen Krankheiten. Beispiele für chronische Erkrankungen sind Rheuma, Diabetes Mellitus, Mukoviscidose, chronische Schmerzen, Depression, Herzinsuffizien, Morbus Parkinson, Multiple Sklerose, Demenz.
Eine Krankheit ist schwerwiegend chronisch, wenn sie wenigstens ein Jahr lang, mindestens einmal pro Quartal ärztlich behandelt wurde (Dauerbehandlung) und eines von drei verschiedenen Merkmalen besteht.
 Chronische Erkrankung
Chronische Erkrankung
7. Was ist Multimorbidität?
 Hier erfahren Sie etwas zum Begriff der Multimorbidität.
Hier erfahren Sie etwas zum Begriff der Multimorbidität.
Als Multimorbidität (lateinisch für Mehrfacherkrankung) wird ein Zustand bezeichnet, bei dem der/die Betreffende an mindestens zwei oder auch mehreren chronischen Erkrankungen gleichzeitig leidet. Besonders ältere und hochbetagte Menschen leiden unter mehreren Erkrankungen gleichzeitig. In der Regel bedeutet dies einen erhöhten Behandlungsaufwand.
Es kann zwischen abhängiger und unabhängiger Multimorbidität
unterschieden werden.
Bei der unabhängigen
Multimorbidität gibt es keinen wirklichen ursächlichen Zusammenhang
zwischen den Krankheiten. Leidet ein/e Patient*in z.B. unter Rheumatismus,
Gallensteinen und grünem Star, so beeinflussen sich diese Krankheiten nicht
gegenseitig.
Im Gegensatz dazu ist eine Kombination von Diabetes,
Herz-Kreislauf-Schwäche und Bluthochdruck eine abhängige Multimorbidität. Hier liegt eine Wechselwirkung zwischen
den Krankheiten vor, d.h. ein bestimmtes Symptom begünstigt ein anderes oder
hat es gar hervorgerufen. Einige Beispiele für gemeinsam auftretende
Erkrankungen: Herz-Kreislauf-Erkrankungen
und Demenz; Diabetes mellitus Typ II und Nierenerkrankungen;
Fettstoffwechselstörung (erhöhte Cholesterin- und/oder Triglyzeridwerte im
Blut) und Hypertonie; Osteoporose und Erkrankungen des
Stoffwechsel-/Hormonsystems; Hörstörungen (Altersschwerhörigkeit) und Demenz;
Sehstörungen und Diabetes; Demenz und Depression; Schizophrenie und Alkohol-
oder Substanzmissbrauch; Alkoholabhängigkeit und soziale Phobie;
Drogenabhängigkeit und Persönlichkeitsstörung; bipolare affektive Störung und
Alkoholmissbrauch.
Triglyceride Hypertonie
= Nahrungsfette = Bluthochdruck
Osteoporose
= die Knochendichte unterschreitet einen bestimmten Wert
Schwierigkeiten beim Vorliegen einer Multimorbidität sind das erhöhte Risiko für Folgeerkrankungen und das Einnehmen mehrerer Medikamente mit dem Risiko für Wechselwirkungen (Polypharmazie). Daraus folgen weitere Belastungen.
8. Behandlungsformen und Pflege der zu betreuenden Menschen
 Hier erhalten Sie Informationen zu Behandlungs- und Pflegeformen.
Hier erhalten Sie Informationen zu Behandlungs- und Pflegeformen.
8.1. Begriffsdefinitionen
 Pflege
Pflege
Unter dem Begriff der Pflege werden alle unterstützenden Maßnahmen verstanden, die der Erhaltung, Wiederherstellung oder Anpassung von physischen, psychischen und sozialen Funktionen und Aktivitäten des Lebens dienen.
Die Versorgung, Betreuung und Unterstützung von pflegebedürftigen
Menschen wird sowohl durch professionelle Pflegekräfte als auch durch Laien
(z.B. Angehörige) durchgeführt.
Ambulante Pflege findet in der häuslichen Umgebung statt, die stationäre Pflege im Krankenhaus oder in einem Pflegeheim.
Als Übungsleiter*in oder Angehörige*r von einem Menschen mit Unterstützungsbedarf gehören Sie zum Adressat*innenkreis, der über die Inhalte der Pflegecharta Kenntnis haben sollte.

 Behandlungsformen und Therapien
Behandlungsformen und Therapien
Behandlungsformen oder Therapien sind alle Maßnahmen, die Behinderung, Beeinträchtigung, Krankheit oder Verletzung positiv beeinflussen sollen. Grundlage einer Behandlung ist eine Diagnose. Ziel eines/r Therapeut*in bzw. einer Behandlungsform ist es, eine Heilung zu ermöglichen oder zu beschleunigen, zumindest aber die Symptome zu lindern oder zu beseitigen und körperliche oder psychische Funktionen wiederherzustellen. Es gibt diverse Behandlungsformen: medikamentös, präventiv, allgemeine und spezielle Therapien. Behandlungsformen sind darüber hinaus von Fachärzt*innen und Therapeut*innen auszuführen. Folgende Therapien können bspw. auf Rezept verordnet werden: Physiotherapie, Logopädie, Ergotherapie.
Als Übungsleiter*in führen Sie keine Pflege, sondern niedrigschwellige Betreuungsleistungen durch. Es handelt sich um Ihr Angebot als Unterstützer*in im Alltag des Menschen mit Pflegebedarf bzw. Unterstützungsbedarf.
Niedrigschwellige Betreuungsangebote sind Angebote, in denen Helfer und Helferinnen (geschulte Ehrenamtliche/Übungsleiter*innen) unter pflegefachlicher bzw. pädagogischer Anleitung die Betreuung von Pflegebedürftigen in Gruppen oder im häuslichen Bereich übernehmen sowie Pflegepersonen entlasten und beratend unterstützen.
8.2. Aktivierende Pflege
In der Arbeit mit Ihrem/r Unterstützungsnehmer*in mit einem Pflegegrad möchten wir das Konzept der aktivierenden Pflege und Betreuung vorstellen. Dieser Begriff ist gesetzlich verankert und es gibt verschiedene Ausführungen und Konzepte, teilweise auch spezifisch für Krankheitsbilder oder Beeinträchtigungen, wie das von Krohwinkel, Bobath, Böhm und Lazarus.
 Aktivierende Pflege
Aktivierende Pflege
Aktivierende Pflege ist eine Hilfe zur Selbsthilfe und Selbstbestimmung, stärkt die Eigeninitiative, fördert Selbständigkeit und Unabhängigkeit und fördert die Erhaltung und Wiederherstellung von Fähigkeiten.
Der Begriff aktivierende Pflege bezeichnet einen anerkannten und gesetzlich verankerten Pflegegrundsatz zur Betreuung pflegebedürftiger Personen, der als Hilfe zur Selbsthilfe zu verstehen ist. Diese fähigkeitsfördernde und integrierende Pflegeform soll dazu dienen, Betroffene im Umgang mit ihrer Situation zu unterstützen und ihre Alltagskompetenzen und Fähigkeiten so weit wie möglich unter Anleitung einzusetzen.
§2 SGB XI Selbstbestimmung.
„Die Leistungen der Pflegeversicherung sollen den Pflegebedürftigen helfen, trotz ihres Hilfebedarfs ein möglichst selbständiges und selbstbestimmtes Leben zu führen, das der Würde des Menschen entspricht. Die Hilfen sind darauf auszurichten, die körperlichen, geistigen und seelischen Kräfte der Pflegebedürftigen wiederzugewinnen oder zu erhalten.“
8.3. Abgrenzung zur versorgenden Grundpflege
Die versorgende Grundpflege lässt sich deutlich von der aktivierenden Pflege abgrenzen. Bei der versorgenden Grundpflege geht es primär um die allgemeine Befriedigung der Grundbedürfnisse von Patient*innen, deren Rolle dabei aber zumeist passiv bleibt. Dem/der Pflegebedürftigen werden die meisten Tätigkeiten abgenommen. Diese kompensatorische Pflege führt zu anhaltender bzw. kontinuierlich zunehmender Abhängigkeit und einem langfristig gesteigerten Pflegeaufwand.
Die aktivierende Pflege hingegen motiviert Patient*innen gezielt dazu, im Rahmen ihrer Möglichkeiten eigeninitiativ bei den zu verrichtenden Tätigkeiten mitzuwirken. Das Ziel der aktivierenden Pflege besteht darin, die vorhandenen körperlichen, geistigen, emotionalen und sozialen Fähigkeiten von Patient*innen zu erhalten und zu fördern bzw. verlorene Fähigkeiten zu reaktivieren. Das Ziel dabei ist, eine größtmögliche Eigenständigkeit und damit Lebensqualität zu erreichen. Die Patient*innen sollen alle Möglichkeiten ausschöpfen, um selbstbestimmt am Leben teilzunehmen und ihren Alltag mitgestalten zu können. Das Ergebnis sind nicht nur physiologische Fortschritte, sondern auch ein gestärktes Selbstwertgefühl und Selbstbewusstsein sowie eine größere Unabhängigkeit der Betroffenen.
|
Versorgende Betreuung und Pflege |
Aktivierende Betreuung und Pflege |
|
kompensatorisch |
Mitwirkung |
|
Befriedigung von Grundbedürfnissen |
Klient*in wird motiviert, eigeninitiativ im Rahmen der Fähigkeiten mitzuwirken |
|
Klient*in bleibt meist passiv |
Aktive Mitbestimmung |
|
Abhängigkeit |
Steigert Unabhängigkeit |
|
Gesteigerter Aufwand |
Erst Mehraufwand, dann Entlastung |
|
Fähigkeiten gehen verloren |
Fähigkeiten sollen erhalten und reaktiviert werden |
|
Ausübung, Abnahme von Tätigkeiten |
Anleitungsfunktion zu Tätigkeiten |
8.4. Grundsätze der aktivierenden Pflege
Die aktivierende Pflege bedarf eines umfassenden Betreuungskonzepts, das individuell auf jede Person mit ihren körperlichen Voraussetzungen und Ressourcen abgestimmt werden muss. Das Spektrum reicht von leichter Unterstützung und Anleitung bei Aufgaben des täglichen Lebens bis hin zu weiterreichenden Intensivpflegemaßnahmen mit aktivierenden Impulsen. Auch müssen die persönlichen Wünsche und Ziele des/der zu Pflegenden bei der Pflegeplanung berücksichtigt werden. Trotz dieses individuellen Anspruchs stellen übergreifende Pflegestandards und Leitlinien für die Pflegenden Handlungsanweisungen dar. Somit wird sichergestellt, dass alle Maßnahmen zielführend sind und im Sinne einer effektiven Pflege aufeinander abgestimmt stattfinden.
Mit gezielter Beratung, Anleitung und Unterstützung werden im Pflegealltag Fein- und Grobmotorik verbessert, der Gang stabilisiert, die sinnliche Wahrnehmung aktiviert bzw. verfeinert und die Kommunikationsfähigkeit gefördert. Bei alltäglichen Tätigkeiten wie dem Essen und Trinken, An- und Auskleiden oder der Körperpflege wird der/die Betroffene motiviert, sich aktiv zu beteiligen, um in kleinen Schritten auch verlorene Fähigkeiten wiederzugewinnen. Die Förderung sozialer Kontakte sowie des Umgangs mit Mitmenschen spielt bei der aktivierenden Pflege eine ebenso wichtige Rolle. Bei allen Aktivitäten gilt stets der Grundsatz, die pflegebedürftige Person weder zu unter- noch zu überfordern.
8.5. Voraussetzungen für die aktivierende Pflege
Die wichtigste Voraussetzung für die aktivierende Pflege stellt das Engagement der pflegenden Personen dar. Aktivierende Pflege verlangt dem Pflegepersonal ein hohes Maß an Empathie, Geduld sowie fachlicher Kompetenz ab und ist daher sehr anspruchsvoll. Neben der Aktivierung ist auch die Erfüllung grundlegender Bedürfnisse, die Vermeidung von Schmerzen sowie die emotionale Unterstützung des/der Patient*in zu gewährleisten.
Gegenseitiges Vertrauen sowie die Bereitschaft und Anstrengung der zu Pflegenden sind wichtige Voraussetzungen für eine effektive aktivierende Pflege. Der Zeitaufwand ist im Vergleich zur vollständigen Übernahme aller pflegerischen Tätigkeiten deutlich höher, müssen die Pflegebedürftigen doch immer wieder aufs Neue motiviert und angeleitet bzw. unterstützt werden. Allerdings kann die aktivierende Pflege je nach Grad der Pflegebedürftigkeit schon in relativ kurzer Zeit zu sichtbaren Erfolgen führen und den Betroffenen langfristig den Weg in einen selbstständigeren Alltag ebnen.
8.6. Zusammenfassung
Das Ziel der aktivierenden Pflege besteht darin, die vorhandenen körperlichen, geistigen, emotionalen und sozialen Fähigkeiten von Patient*innen zu erhalten und zu fördern bzw. verlorene Fähigkeiten zu reaktivieren. Das Ziel dabei ist, eine größtmögliche Eigenständigkeit und damit Lebensqualität zu erreichen.
8.7. Konzeptionelles Modell der Aktivitäten und existenziellen Erfahrungen des Lebens (AEDL) nach Krohwinkel
Machen Sie sich Gedanken darüber wie Sie aktiv den/die zu Betreuende*n einbinden können. Hierfür können Sie sich an den AEDL`s orientieren. Ein auch vom Kuratorium Deutsche Altershilfe favorisierter Pflegekonzept mit Ansatz bei Bedürfnissen: "Aktivitäten und existentiellen Erfahrungen des Lebens" (AEDL). Der Pflegebedarf richtet sich dann danach, ob jemand aus den folgenden Bereichen der Mobilität, Motorik, Körperhygiene, Ernährung und sozialer Kommunikation keinen, gelegentlichen, häufigen oder ständigen Hilfebedarf hat:
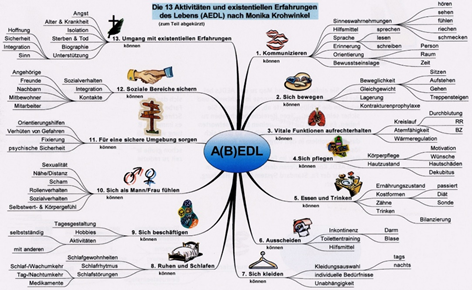
Abbildung 3: "Modell der Aktivitäten und existenziellen Erfahrungen des Lebens" nach Monika Krohwinkel (https://qm-projekt.de.tl/Monika-Krohwinkel.htm)
9. Quellen
- Bierhinkel, C.-J. (2008): Angehörige zu Hause pflegen Pflegebehandlungen in Wort und Bild. München Jena: URBAN & FISCHER.
- Deutsches Institut für Medizinische Dokumentation und Information (2018): ICD-10-GM Version 2018-Internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme10. Revision German Modification Version 2018. URL: https://www.dimdi.de/static/de/klassifikationen/icd/icd-10-gm/kode-suche/htmlgm2018/ (zuletzt abgerufen am 26.11.2020)
- Döbele, M. (2008). Angehörige pflegen – Ein Ratgeber für die Hauskrankenpflege . Heidelberg: Springer Medizin Verlag.
- ICD-CODE (2020): ICD-10-GM-2020 Code Suche. URL: https://www.icd-code.de/icd/code/ICD-10-GM.html (zuletzt abgerufen am 26.11.2020)
maktindex.ch (2014): Korrekte Bezeichnung von Menschen mit Behinderun URL: https://www.marktindex.ch/korrekte-bezeichnungen-fuer-menschen-mit-behinderung/ (zuletzt abgerufen am 26.11.2020)
Weltgesundheitsorganisation Regionalbüro für Europa: Gesundheitsthemen. URL: http://www.euro.who.int/de/health-topics (zuletzt abgerufen am 26.11.2020).